سندرم کاناوان یک اختلال ژنتیکی نادر و ارثی است که به سیستم عصبی مرکزی آسیب میرساند و عمدتاً در نوزادان و کودکان خردسال بروز میکند. این بیماری ناشی از جهش در ژنی است که مسئول تولید آنزیمی به نام آسپارت آسیلاز است؛ فقدان این آنزیم باعث انباشت مادهای به نام N استیل آسپارتات در مغز میشود که در نهایت به تخریب سلولهای عصبی منجر میگردد. علائم این سندروم معمولاً در اوایل زندگی، در حدود سن 3 تا 6 ماهگی، ظاهر میشود.
سندروم کاناوان چیست؟
سندرم کاناوان یک اختلال نادر و ژنتیکی پیشرونده است که در زمان نوزادی و به دلیل نقص در متابولیسم مواد شیمیایی خاص در مغز ایجاد میشود. این یکی از انواع بیماری های ژنتیکی است و یک نوع از اختلالات نادر عصبی عضلانی محسوب می شود که به طور عمده سیستم عصبی مرکزی را تحت تأثیر قرار میدهد.
علائم سندروم کاناوان
علائم این سندرم معمولاً در دوران نوزادی یا اوایل کودکی بروز میکند و شامل موارد زیر است.
- اختلال در کنترل حرکات
- تنظیم ناهماهنگ عضلات
- تاخیر در دستیابی به مهارت های حرکتی
- نقص های شناختی
- اختلالات بینایی
- مشکلات شنوایی
- حرکات نامنظم
- تغییرات رفتاری
- مشکلات تغذیه
- حملات تشنجی
- مشکلات روانی
بیشتر بخوانید: پزشکی فرد محور چیست؟
علل بیماری کاناوان
همانطورکه دانستید، سندرم کاناوان یک اختلال ژنتیکی نادر است که به دلیل نقص در عملکرد آنزیم خاصی به نام آسپارتات استراز (ASPA) در مغز ایجاد میشود. علل اصلی بیماری کاناوان به شرح زیر است:
ژن معیوب:
سندرم کاناوان به دلیل نقص در ژن ASPA به وجود میآید. این ژن مسئول تولید آنزیم آسپارتات استراز است که نقش کلیدی در تجزیه مواد شیمیایی خاص در مغز دارد.
نقص آنزیمی:
در نتیجه نقص در ژن ASPA، فعالیت آنزیم آسپارتات استراز کاهش مییابد. این آنزیم معمولاً در تجزیه اسیدهای آمینه خاصی مانند نرمالین نقش دارد. کاهش فعالیت این آنزیم باعث تجمع مواد سمی در مغز میشود که به آسیب های عصبی منجر میشود.
انتقال به روش اتوزومال مغلوب:
سندرم کاناوان به صورت وراثتی و به روش اتوزومال مغلوب به ارث میرسد. به این معنی که هر دو والد باید حامل ژن معیوب باشند تا فرزندشان به این بیماری مبتلا شود. این وضعیت باعث میشود که هر کودک که دو نسخه از ژن معیوب را دریافت کند، به سندرم کاناوان مبتلا شود.
بیشتر بخوانید: بیماری ام اس و ژنتیک
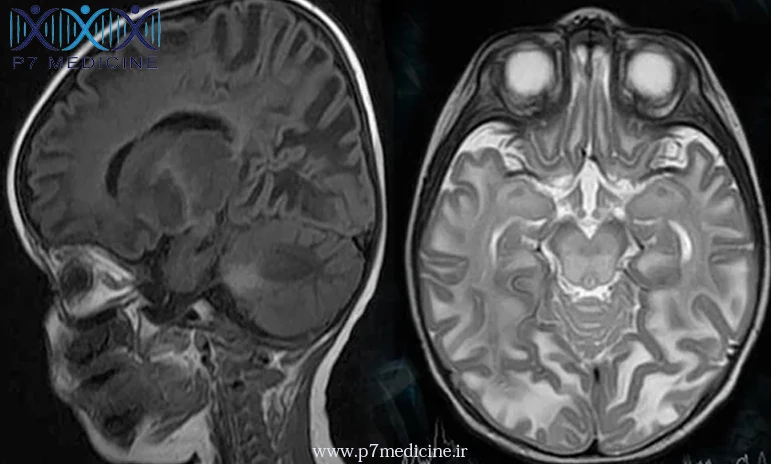
روش های تشخیص سندروم کاناوان
تشخیص سندرم کاناوان معمولاً شامل چندین مرحله و روش مختلف است که برای تأیید وجود این اختلال و ارزیابی تأثیر آن بر فرد استفاده میشود. در زیر روش های متداول برای تشخیص این سندرم به تفصیل آورده شده است:
- پزشک ابتدا تاریخچه پزشکی کامل بیمار و خانواده را بررسی میکند، از جمله علائم بالینی، زمان بروز علائم و سابقه خانوادگی اختلالات ژنتیکی.
- معاینه فیزیکی و عصبی به شناسایی علائم بالینی مرتبط با سندرم کاناوان مانند مشکلات حرکتی، نقص های شناختی و تأخیر در رشد کمک میکند.
- تشخیص نهایی سندرم کاناوان با استفاده از آزمایش های ژنتیکی برای شناسایی نقص در ژن ASPA انجام میشود. این تستها به شناسایی تغییرات ژنتیکی که باعث اختلال در تولید آنزیم آسپارتات استراز میشوند، کمک میکنند.
- تصویربرداری با تشدید مغناطیسی (MRI) برای شناسایی تغییرات ساختاری در مغز، مانند نواحی آسیب دیده و تغییرات در بافت های مغزی، استفاده میشود. در سندرم کاناوان، تغییرات مشخصی مانند آتروفی (کاهش حجم) در مغز ممکن است مشاهده شود.
- آزمایش مایع مغزی نخاعی (CSF) برای ارزیابی سطح متابولیت های خاص و مواد شیمیایی که تحت تأثیر نقص آنزیمی قرار دارند، انجام میشود.
- آزمایش های بیوشیمیایی خون به شناسایی تغییرات در مواد شیمیایی یا متابولیت های مرتبط با نقص آنزیم کمک میکنند.
- در صورت بروز تشنج یا مشکلات عصبی دیگر، آزمایش EEG ممکن است برای ثبت فعالیت های الکتریکی مغز و شناسایی ناهنجاری های مرتبط استفاده شود.
چگونه می توان از بروز سندروم کاناوان پیشگیری کرد؟
از آنجایی که این سندرم به صورت ارثی و به روش اتوزومال مغلوب به ارث میرسد، پیشگیری از بروز آن به طور مستقیم امکان پذیر نیست، اما میتوان با اقداماتی خاص ریسک و تأثیر آن را کاهش داد. در ادامه، روش های مختلف برای کاهش احتمال بروز سندرم کاناوان و پیشگیری از انتقال آن به نسل های آینده آمده است:
ارزیابی ژنتیکی:
اگر در خانواده سابقه سندرم کاناوان وجود دارد، مشاوره ژنتیکی به شناسایی ناقلان ژن معیوب و ارزیابی احتمال انتقال بیماری به نسل های آینده کمک میکند.
آزمایش های جنین:
پیش از تولد در صورت داشتن سابقه خانوادگی یا ریسک بالا، آزمایش های پیش از تولد مانند نمونه برداری از پرزهای جفتی (CVS) یا آمینوسنتز برای بررسی وجود نقص ژنتیکی در جنین انجام میشود.
بیشتر بخوانید: سندرم کارتاژنر
درمان سندرم کاناوان
در حال حاضر، درمان قطعی برای سندرم کاناوان وجود ندارد، اما روش های درمانی و حمایتی میتوانند به بهبود کیفیت زندگی بیماران کمک کنند و علائم بیماری را مدیریت کنند. درمان این بیماری به طور عمده بر روی مدیریت علائم و بهبود عملکرد فرد متمرکز است. در ادامه به روش های درمانی و حمایتی رایج برای سندرم کاناوان پرداخته شده است:
- فیزیوتراپی به بهبود حرکات و قدرت عضلات کمک میکند، و مشکلات حرکتی و تعادلی را کاهش میدهد. تمرینهای خاص به حفظ و بهبود تحرک و توانایی های حرکتی کمک میکند.
- کاردرمانی به بهبود مهارت های روزمره مانند تغذیه، حمام کردن، و استفاده از وسایل کمک کننده کمک میکند.
- اگر سندرم کاناوان باعث مشکلات در صحبت کردن یا بلع شود، گفتار درمانی به بهبود این مشکلات کمک میکند و تکنیکهایی برای تسهیل ارتباطات و تغذیه ارائه میدهد.
- اگر بیمار دچار تشنج های مکرر باشد، داروهای ضد تشنج برای کنترل حملات استفاده میشوند.
- در صورت وجود مشکلات بینایی یا شنوایی، استفاده از ابزارهای کمکی مانند عینک یا سمعک میتواند به بهبود کیفیت زندگی کمک کند.
- ارائه مشاوره و پشتیبانی روانی به بیماران و خانوادهها به مقابله با چالش های روانی و عاطفی کمک میکند. این شامل مشاوره خانواده و گروههای پشتیبانی میشود.
- مراقبت پزشکی منظم و پیگیری از وضعیت بیمار توسط یک تیم پزشکی چند رشتهای شامل متخصصان ژنتیک و دیگر پزشکان متخصص برای نظارت بر پیشرفت بیماری و مدیریت علائم اهمیت دارد.
سوالات متداول سندرم کاناوان
چه نوع پشتیبانیهای اجتماعی و روانی برای خانوادهها و بیماران ارائه میشود؟
پشتیبانی روانی و اجتماعی شامل مشاوره خانوادگی، گروههای پشتیبانی، و خدمات مشاوره برای مقابله با چالش های عاطفی و روانی است. این پشتیبانی ها به خانوادهها و بیماران کمک میکند تا با بیماری بهتر کنار بیایند و از منابع مفید بهرهمند شوند.
آیا سندرم کاناوان به بیماریهای دیگری مرتبط است؟
سندرم کاناوان به عنوان یک اختلال ژنتیکی خاص خود شناخته میشود، اما برخی از علائم آن میتواند مشابه با علائم دیگر اختلالات عصبی-عضلانی باشد. ارزیابی دقیق توسط متخصصان به تفکیک آن از سایر بیماری ها کمک میکند.
نتیجه گیری
سندرم کاناوان نمایانگر پیچیدگی های ژنتیکی و چالش های ناشی از اختلالات عصبی است. اگرچه پیشگیری کامل از این اختلال ممکن است دشوار باشد، اقدامات پیشگیرانه از جمله مشاوره ژنتیکی و آزمایش های پیش از تولد میتواند به کاهش خطر انتقال بیماری کمک کند. برای مدیریت مؤثر این بیماری، ترکیب درمان های حمایتی، مراقبت های تخصصی و پشتیبانی روانی از اهمیت ویژهای برخوردار است. به خانوادهها و بیماران توصیه میشود که با یک تیم پزشکی متخصص همکاری نزدیک داشته باشند تا بهترین برنامه درمانی را تدوین کرده و از تمام منابع موجود بهرهمند شوند.